Dr. Tomas S. Nakazato Nakamine
Médico cirujano fisiatra. C.M.P. 27873 – R.N.E. 13736.
Antecedentes (pre-grado):
- Ingreso en el primer puesto en el examen de exonerados de la Facultad de Medicina Humana – San Fernando – de la Universidad Nacional Mayor de San Marcos (Lima, Perú) en el año 1986.

- Primer puesto en el internado de Medicina Humana en el Hospital General Nacional Dos de Mayo (Lima, Perú) en el año 1993.
- Egresado en el puesto 16° de la promoción de 230 médicos cirujanos de la Facultad de Medicina Humana – San Fernando – en el año 1994.
Validación de Titulo:
- Validación de titulo de Médico Cirujano en Estados Unidos, aprobando el STEP 1 y STEP 2 del USMLE (United States Medical Licensing Examination).
Educational Commision for Foreign Medical Graduates (ECFMG).

Antecedentes (post-grado):
- Ingreso en el primer puesto en la segunda especialización de Medicina Física y Rehabilitación, de la Facultad de Medicina – San Fernando. Sede Instituto Nacional de Rehabilitación (INR), Lima, Perú, en el año 1996.
- Pasantía en TCHDEN (The Children´s Hospital, Denver, Colorado). Tutor. Dr. Dennis Matthews. Año 1999.
- Pasantía en RIC (Rehabilitation Institute of Chicago). Musculoskeletal and Sports Medicine Rehabilitation Facility. Año 1999.
- Premio 1° Puesto a la Investigación de Médicos Residentes de la Sociedad Peruana de Medicina de Rehabilitación. Agosto 1998.
- Presidente de la Asociación de Médicos Residentes del Instituto Nacional de Rehabilitación (INR), periodo 1998-1999.
- Egresado en el primer puesto de la segunda especialización de Medicina Física y Rehabilitación. Año 1999.
Resumen de actividad profesional:
- Médico asistente del Servicio de Medicina Física y Rehabilitación del Hospital Nacional Arzobispo Loayza. Periodo 1999 – 2003.
- Premio 1° Puesto a la Investigación Asistencial. Sociedad Peruana de Medicina Física y Rehabilitación. Agosto 1999.
- Pasantía en el consultorio de dolor del Dr. Andrew A. Fischer en Great Neck, New York. Año 2000.

- Médico asistente del Servicio de Medicina Física y Rehabilitación del Policlínico Peruano-Japonés. Periodo 2000 – 2008.
- Premio a la Investigación del Dolor Grünenthal «John J. Bonica», durante el Congreso Peruano del Dolor. Asociación Peruana para el Estudio del Dolor (ASPED), filial de la International Association for the Study of Pain (IASP). Año 2002.

- Curso de Estimulación Intramuscular con Técnica de Chan Gunn. Institute for the Study and Treatment of Pain (ISTOP). Vancouver, Canadá. Graduado como Médico Instructor. Año 2002.

- Diplomado en Gerencia de Servicios de Salud. Escuela de Administración de Negocios para Graduados (ESAN). Año 2003.

- Miembro de la Junta Directiva de la Asociación Peruana para el Estudio del Dolor (ASPED) – Filial Peruana de la International Association for the Study of Pain (IASP). Periodo 2004 – 2006 y Tesorero del Periodo 2006 – 2008.
- Médico Jefe del Servicio de Rehabilitación Traumatológica del Hospital Nacional Edgardo Rebagliati. Año 2003- 2004.
- Vicepresidente de la Sociedad de Medicina Física y Rehabilitación del Perú. Periodo 2008- 2010, y Secretario de Acción Científica del periodo 2010-2012.
- Médico asistente del Servicio de Medicina Física y Rehabilitación de la Clínica Anglo Americana, Lima, Perú. Desde el 2004 hasta 2020.
- Director médico de Cedomuh – Clínica Especializada en Dolor Muscular y del Hueso, Lima, Perú. Desde el 2004 hasta la actualidad.
Interés en el SES
¿Cómo se inicio mi interés en este síndrome?
Era un médico residente de segundo año cuando escuché por primera vez el término “Sensibilización Espinal Segmentaria” o SES (“Spinal Segmental Sensitization” o SSS, en inglés). Corría el año 1997, y me encontraba en un curso organizado por el Departamento de Medicina Física y Rehabilitación del Hospital Guillermo Almenara, en la ciudad de Lima, Perú.
En aquella oportunidad, el ponente invitado era el Dr. Andrew Fischer, médico fisiatra de Nueva York, quien había publicado recientemente en el “Physical Medicine and Rehabilitation Clinics of North America” un artículo que describía los avances en el diagnóstico y tratamiento del síndrome de dolor miofascial y fibromialgia. Nos presentó un síndrome caracterizado por la sensibilización de las fibras nerviosas, el cual se manifestaba por la hiperreactividad de éstas a estímulos más débiles que el umbral sensitivo normal.
Esta sensibilización, que se originaba en la columna vertebral (“spine” en inglés), se diseminaba por todo el segmento dermatómico, miotómico y esclerotómico correpondiente. El concepto era muy novedoso e interesante, ya que hasta entonces yo solo conocía del dolor producido por nocicepción o inflamación del sistema musculoesquelético (tal como la artritis, artrosis, tendinitis, bursitis, secuelas de esguinces, desgarros, traumatismos, etc.). El dolor de origen neuropático lo conocía solo por los neurólogos (neuralgia del trigémino, neuralgia post-herpética, polineuropatía diabética, etc). Me llamó poderosamente la atención este tipo de dolor musculoesquelético de origen neural, con características regionales, y que se presentaba con frecuencia en los pacientes que acudían a los servicios de medicina física y rehabilitación ya que éste no era diagnosticado oportunamente en las consultas de ortopedia y traumatología ni en reumatología (especialidades que suelen ven en primera instancia a los pacientes con patología musculoesquelética). Tampoco lo diagnosticaban en neurología o neurocirugía, ya que estas especialidades no suelen tener experiencia en los trastornos dolorosos que se irradian a las extremidades (como el hombro, codo, muñeca, cadera, rodilla, etc.).
Fue el Dr. Pedro Romero Ventosilla, médico fisiatra de Lima y jefe del Servicio de Dolor del Departamento de Medicina Física y Rehabilitación del Hospital Guillermo Almenara uno de los pioneros en implementar el concepto de SES para el diagnóstico y tratamiento, con resultados muy exitosos. Con él pudimos practicar y tratar muchos pacientes con este síndrome, al igual que muchos de los colegas de nuestro país que fueron sus discípulos.
El Dr. Fischer regresó al Perú en el año 1998 acompañado de la Dra. Marta Imamura, médica fisiatra de Brasil (y que en ese entonces era su colaboradora más cercana) gracias a la invitación la Sociedad de Medicina Física y Rehabilitación del Perú. Participamos en la organización del exitoso taller de SES realizado por ambos doctores, como presidente de la Asociación de Médicos Residentes del Perú. Se trataron pacientes con los bloqueos paraespinosos, resultado muy efectivos para aliviar el dolor crónico que presentaban.
Antes de finalizar nuestra residencia en 1999 en el Instituto Nacional de Rehabilitación del Perú, obtuvimos el permiso para realizar pasantías en los Estados Unidos de NA. Asistimos al Servicio de Medicina Física y Rehabilitación del Hospital de Denver, Colorado, y al Servicio de Rehabilitación Musculoesquelética del Instituto de Rehabilitación de Chicago (Rehabilitation Institute of Chicago, o RIC en inglés). Allí confirmamos que el tratamiento de rehabilitación del dolor seguía siendo el convencional, es decir, similares a los que hacíamos en el Perú, y que los conceptos de SES enseñados por Fischer eran realmente novedosos para la época.
En el año 2000, ya graduado como médico fisiatra, el Dr. Fischer tuvo la gentileza de recibirnos en su práctica privada en Great Neck, Long Island (NY). Durante un mes, estuvimos perfeccionando los conocimientos y las técnicas de tratamiento de la SES bajo su tutoría. Los conceptos de SES estaban basados en las teorías de dolor crónico musculoesquelético de los Dres. Robert Maigne de Francia (años 60´s y 70´s) y C. Chan Gunn de Canadá (años 80´s y 90´s), los cuales a su vez tomaron referencias de la osteopatía, disciplina fundada por el Dr. Andrew Taylor Still en 1874, y la cual sostiene (entre otras cosas) que las enfermedades están relacionadas con la disfunción de la columna vertebral.
En el 2001 tuvimos la oportunidad de asistir a un taller dictado por el Dr. Gunn, en Portland, Oregon, organizado por la International Myopain Society. En dicho curso, el Dr. Gunn describió con gran detalle la fisiopatología detrás de la SES, que él la llamaba “Estimulación intramuscular” (“Intramuscular Stimulation” o IMS en inglés), con una clara explicación de la hiperexcitabilidad del nervio debida a la desnervación por desuso según la Ley de Cannon y Rosenblueth.
Esta descripción detallada de las bases de la SES nos animó a seguir el curso completo del Dr. Gunn en Vancouver, Canadá, la cual realizamos en el año 2002, además de prácticas con pacientes en su Instituto para el Estudio y Tratamiento del Dolor (The Institute for the Study and Treatment of Pain o ISTOP, en inglés). Dicha pasantía nos valió ser considerado miembro instructor de ISTOP y de la técnica de IMS.En ella descubrimos que la estimulación del músculo y del nervio disfuncional eran la clave para el alivio del dolor de pacientes con SES. Para esta estimulación no era necesaria la inyección de ningún medicamento: bastaba con el efecto mecánico de la aguja para revertir la sensibilización del segmento afectado.
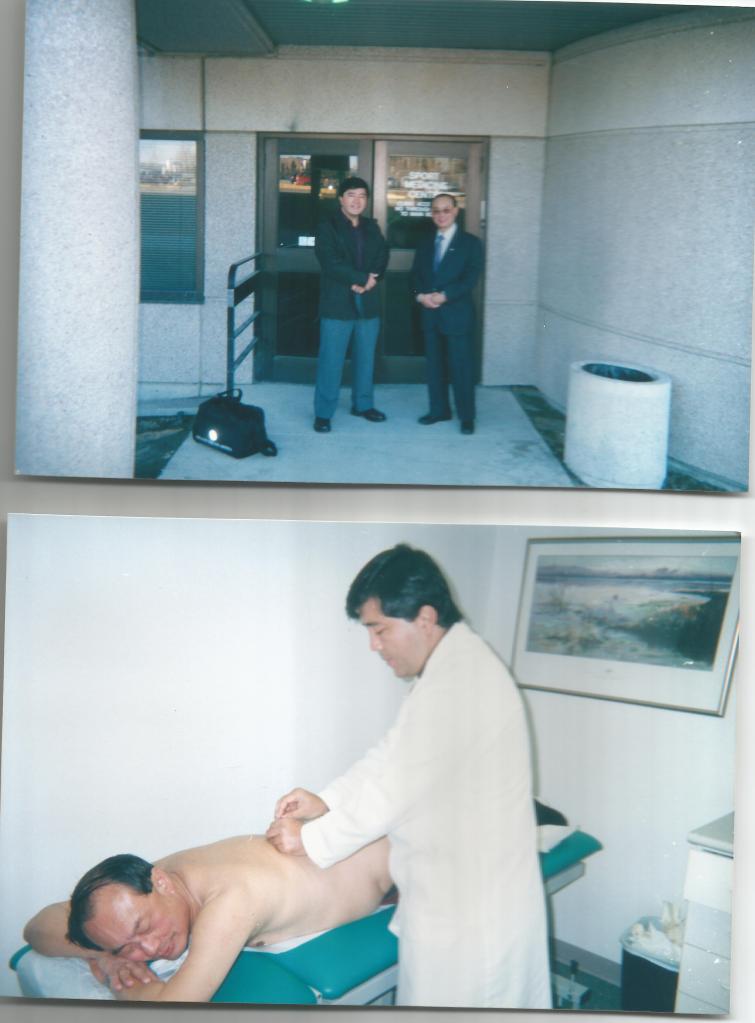
Tratando al Dr. C. Chan Gunn con IMS, por SES dorsolumbar.
Ello resolvió la principal duda que tenía: ¿Por qué las infiltraciones con lidocaína eran efectivas para aliviar el dolor musculoesquelético crónico, si sabemos que el efecto del anestésico local dura solo minutos? En realidad, era la aguja hipodérmica la que producía los efectos sobre el tejido (estimulaban al nervio que se encontraba disfuncional). Este efecto también fue corroborado por el Dr. David Simons, quien reconoció en la segunda edición de su libro Travell & Simons Myofascial Pain and Disfunction (The Trigger Point Management), que el desgatillamiento de los puntos gatillo miofasciales se debían al efecto mecánico de la aguja hipodérmica, siendo la lidocaína solo un paliativo para evitar que el procedimiento sea muy doloroso. En realidad, no importa mucho lo que se inyecte porque efecto mecánico de la aguja es la que produce los efectos terapéuticos en la SES.
En el año 2004, como miembro del comité organizador del Congreso Iberoamericano de Dolor presidido por el Dr. Jorge Sarango, médico fisiatra de Lima, y auspiciado por la International Association for the Study of Pain (IASP), invitamos al Dr. Chan Gunn a realizar un simposio en Lima. En dicha oportunidad asistieron más de dos mil especialistas en el manejo del dolor, pudiéndose difundir los conceptos de dolor crónico musculoesquelético en forma masiva en esta parte del continente americano y de España. En esa oportunidad se contó también con la asistencia del Dr. Allan Lam, experto acupunturista y director médico de ISTOP.
En ese año, fundamos en Lima, Perú, la Clínica Especializada en Dolor Muscular y del Hueso (CEDOMUH), basando nuestros tratamientos de rehabilitación del dolor musculoesquelético crónico con los conceptos de los Dres. Fischer y Chan Gunn.
En el año 2008, siendo vicepresidente de la Sociedad de Medicina Física y Rehabilitación del Perú, organizamos con el Dr. Pedro Romero Ventosilla el Congreso Internacional de Medicina Física y Rehabilitación e incluimos el curso de Chan Gunn, teniendo como ponente al Dr. Steven R. Goodman, médico fisiatra de Washington y también instructor de la técnica de Gunn. Médicos fisiatras de varios países de la región asistieron al taller de aplicación de aguja seca con la técnica de Gunn.

La difusión de los conceptos de dolor por la SES se vio entorpecida por dos lamentables sucesos. El Dr. Fischer pasó a mejor vida en el 2008, cuando estaba expandiendo con gran éxito sus conceptos en Europa y Asia. En el año 2009 el Dr. Gunn sufrió un grave accidente que casi le cuesta la vida, y luego de su convalecencia (que duró cerca de dos años), debió suspender gran parte de sus actividades docentes por prescripción médica. Personalmente tampoco pudimos estar más activos debido al nacimiento de mis tres maravillosas hijas, y por lo tanto, decidimos alejarnos temporalmente de la actividad académica para así poder pasar más tiempo con nuestra nueva familia.
Una década después, hemos resuelto reemprender la investigación y la difusión de los conceptos de dolor crónico musculoesquelético y la SES, un mundo fascinante y sobre todo desafiante, teniendo en cuenta el gran beneficio que podrán obtener los pacientes que sufren con dolor crónico y que no encuentran alivio con el tratamiento convencional.
La medicina que trata los trastornos musculoesqueléticos en la actualidad está influenciada por la lesión estructural, es decir, por la identificación de lesiones objetivas que son tratadas en ortopedia y traumatología y neurocirugía, o por procesos inflamatorios que son tratados en reumatología. Sin embargo, las lesiones musculoesqueléticas funcionales, no objetivables en exámenes auxiliares (radiografías, resonancias, ecografías, o análisis de sangre), siguen siendo un problema de salud muy serio y que no están siendo manejados adecuadamente ya que no resultan ser “visibles” ni “rentables” para el sistema de salud occidentalizado.
El motivo principal del escaso interés en los trastornos funcionales en la medicina “moderna” se debe en parte a que sus ingresos dependen (en gran medida) de las compañías de seguros. Éstas prefieren financiar tratamientos de lesiones objetivas (estructurales), debido a que son fáciles de comprobar con los exámenes auxiliares. Las lesiones funcionales son difíciles de diferenciar de los trastornos psicológicos o de los casos de fraudes (personas que fingen estar enfermas para obtener beneficios). Por otro lado, las enfermedades funcionales no suelen mejorar con medicamentos, y por ello hay poco interés de las compañías farmacéuticas para financiar estudios médicos al respecto. Los médicos prefieren entonces enfocarse en el tratamiento de las enfermedades que den más beneficios económicos, es decir, aquellos trastornos estructurales que se pueden objetivar a través de los exámenes auxiliares.
Ello ha dado lugar a un vacío en el campo de la medicina “convencional”, el cual ha estado siendo cubierto por tratamientos “alternativos” (no médicos), tales como la quiropraxia, acupuntura, masoterapia y todo un sinfín de terapias heterodoxas, que tratan a estos pacientes con relativo éxito ante el desinterés de la mayoría de los médicos por los trastornos musculoesqueléticos funcionales. Sin embargo, la falta de fundamentos científicos de muchos de estos tratamientos alternativos hace que los resultados terapéuticos no sean, en muchos casos, los ideales.
La discapacidad producida por los casos de lumbalgias, cervicalgias y otros trastornos musculoesqueléticos sigue aumentando año tras año, en lugar de disminuir, a pesar de los grandes avances quirúrgicos, los nuevos fármacos para tratar el dolor y las últimas tecnologías de ayuda al diagnóstico. Ello es un indicador de que algo no estamos haciendo bien. Por ello, es de nuestro particular interés el tratamiento de las enfermedades funcionales con una base fisiopatológica científica y médica.
No podemos competir en tecnología ni en financiamiento con los países desarrollados. Ellos están a la vanguardia de los últimos avances en tratamientos quirúrgicos, aparatos sofisticados de ayuda al diagnóstico y los últimos fármacos más revolucionarios, los cuales son muy efectivos para el diagnóstico y tratamiento de las lesiones estructurales, pero son poco útiles para el manejo de los trastornos funcionales.
Nuestros países en vías de desarrollo carecen de muchos recursos económicos en nuestros sistemas de salud, lo cual hace que como médicos desarrollemos una mayor destreza en la anamnesis y examen clínico, fundamental para el diagnóstico de los trastornos funcionales. Nuestras carencias nos dan entonces, paradójicamente, una fortaleza única. Esta experiencia clínica suele ser superior al de los países del primer mundo, en donde los sentidos de los médicos están menos desarrollados al confiarse en los últimos avances de exámenes auxiliares, muy efectivos para detectar trastornos estructurales, pero inútiles para diagnosticar las enfermedades funcionales.
Esa ventaja que tenemos nos da la oportunidad de aportar al mundo un nuevo sistema de diagnóstico y tratamiento, en lugar de ser meras comparsas de los sistemas de salud actuales impuestas por los países desarrollados mientras la prevalencia del dolor musculoesquelético sigue, lamentablemente, en aumento. La Medicina Física y Rehabilitación en Latinoamérica es la especialidad médica por excelencia que puede dar ese enorme aporte para beneficio de los pacientes que sufren de dolor musculoesquelético crónico y cuyo alivio es nuestro objetivo y compromiso para la salud mundo.

Guayaquil, 2018.



ENERO 2020


Felicitaciones Dr.Tomas Nakazato por su dedicación en la investigación realizada sobre medicina y rehabilitación del síndrome de sensibilización espinal segmentaria.Dios lo bendiga por su aporte al prójimo.Por favor organice un congreso en el Perú .
Me gustaMe gusta
¡Muchas gracias Carmen!
El próximo curso taller de SES se llevará a cabo el 28 de Octubre del 2022 en el Congreso Latinoamericano de Rehabilitación (AMLAR) que se llevará a cabo en Cochabamba, Bolivia.
Pronto tendremos más novedades.
Saludos.
Me gustaMe gusta